进展性肺纤维化的管理︱国外专家组共识
医脉通编译整理,未经授权请勿转载。
导读
间质性肺疾病(Interstitial lung disease,ILD)是由许多已知或未知原因引起的以肺泡单位炎症和(或)纤维化为基本病变特征,进而引起肺结构紊乱和肺功能丧失的一组弥漫性肺部疾病的总称,包含200多种不同疾病。随着对ILD和肺纤维化研究的进展,医学界对ILD的认识也从病因和疾病类型扩展到疾病行为或自然病程,随之出现一些描述ILD纤维化进展的名词或术语,如进展性肺纤维化(Progressive pulmonary fibrosis,PPF)1。
近期,Eur Respir J. 发表了一篇有关PPF的国外专家组共识。专家组在文献回顾、临床经验和临床推理的基础上达成共识,旨在为临床管理和监测
第1节:定义和诊断
F-ILD和进展性F-ILD(即PPF)之间有何区别?
1.确定的肺纤维化是指基线HRCT(蜂窝状和/或牵引性
2.术语“PPF”准确描述了就诊时和随后的疾病进展,有时被用作专门描述治疗后疾病仍存在进展的情况。
3.因此,为避免混淆,对于已进行了最佳治疗但仍具有临床、放射学或生理进展指标,需考虑抗纤维化治疗的F-ILD,应定义为“PPF”。
F-ILDs患者的基本诊断是什么?
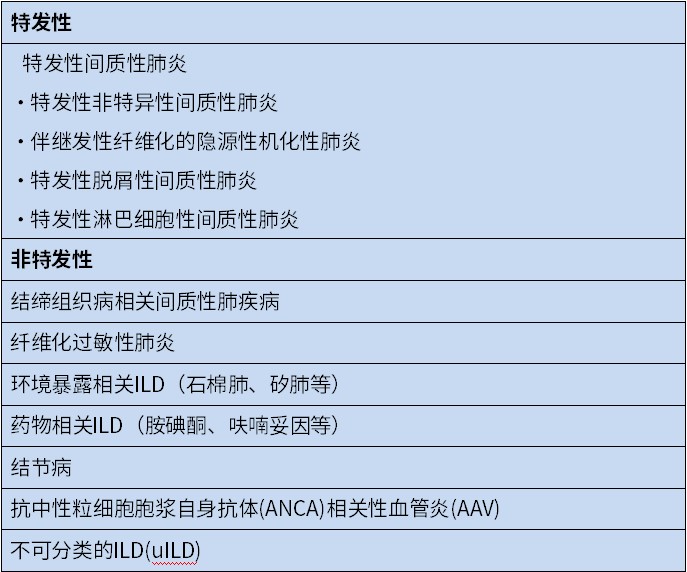
除IPF外,还有许多ILD亚型表现为F-ILDs。
表1 F-ILDs患者的基本常见诊断
即使进行了治疗管理,非特发性肺纤维化 ILDs发生进展的可能性是多少?是否存在进展风险因素或进展更频繁的亚组?
1.准确的初始诊断对预估已进行治疗但疾病仍具进展的可能性至关重要(例如,与
2.风险分层基于确定提示进展风险的临床、生化、分子、生理、组织学和/或放射学特征。
3.在临床实践中,评估疾病进展的风险对判断疾病预后、更清晰沟通未来风险以及决定监测频率很重要,有时还可作为初始治疗的指导。
4.除组织学外,基因分类器的有用性仍有待研究和探讨。
做出准确的初始F-ILD诊断有何重要性?
应始终寻求准确的初始ILD诊断;不适当的治疗会增加治疗失败及不良事件风险而减少获益。并在确诊后评估疾病进展的风险因素。
对疑似F-ILD患者的初步诊断检查应该是什么?
1.开始治疗前,应获取基线肺功能和HRCT结果,以便准确识别后续进展。
2.在基线时对
如何结合患者-医生的沟通对活检作出决策?
1.在HRCT上没有典型的
2.患者应处于介入性诊断程序决策的中心。
第2节:预后和监测
如何定义疾病进展?
1.随访监测中
2.当根据一系列症状和肺功能数据无法评估疾病进展时,应使用连续HRCT来识别进展性纤维化。
3.仅在出现临床指征时对F-ILD患者进行HRCT监测。随访HRCT监测的时间间隔应根据个体患者的特征和对疾病进展补充信息的需求进行调整。
临床/影像学评分系统是否完善了F-ILD的预后评估?
验证基于HRCT的评分系统,以预测基线和PPF患者的F-ILD进展,是未来的重要研究目标。
血液生物标志物是否可预测PPF患者的进展、急性加重和死亡风险?
目前,不建议血液生物标志物用于基线诊断、预后评估及监测。
监测PPF合适的调查和时间频率是?
1.除非有临床指征,否则建议在第一年至少每3-4个月进行一次PFT。
2.通常需要连续HRCT的频率低于常规症状评估和肺功能监测。
3.如果不能仅通过
定义F-ILD急性加重(AE)的适当方法是什么?
通常根据症状和影像学变化进行定义。
第3节:治疗PPF的药物
在糖皮质激素治疗的基础上加用免疫抑制治疗是否会增加获益?
1.全身性糖皮质激素治疗的长期副作用是PPF治疗中的一个值得关注的问题;可替代的长期免疫抑制剂可能有较小的副作用。
2.需进行逐个病例和疾病审查,以评估在基线糖皮质激素治疗中增加免疫抑制剂的有效性。
在糖皮质激素和/或免疫抑制治疗的基础上加用抗纤维化治疗能否带来获益?
1.初始治疗应基于精确的初级诊断。
2.除IPF、系统性硬化症相关ILD和可能的
3.在PPF中,越来越多的证据表明,无论是否存在免疫抑制治疗背景,抗纤维化治疗都可以起到减少肺功能下降的作用。
4.建议仔细监测接受联合治疗患者亚组的不良事件。
是否可预先联合使用抗纤维化药物和免疫抑制剂,或在疾病持续进展的情况下序贯联合用药?
1.专家组不建议进行常规的前期联合治疗。
2.在PPF的情况下,抗纤维化药物可序贯给药。
当抗纤维化药物和免疫抑制剂同时使用时,是否存在耐受性和副作用方面的问题?此过程中是否涉及血液生化监测?
对于接受抗纤维化和免疫抑制剂治疗的患者,建议在前3个月每月进行一次肝功能和血象监测,后续根据患者情况进行每3个月一次或更频繁的监测。
在选择
表2 尼达尼布和吡非尼酮的比较
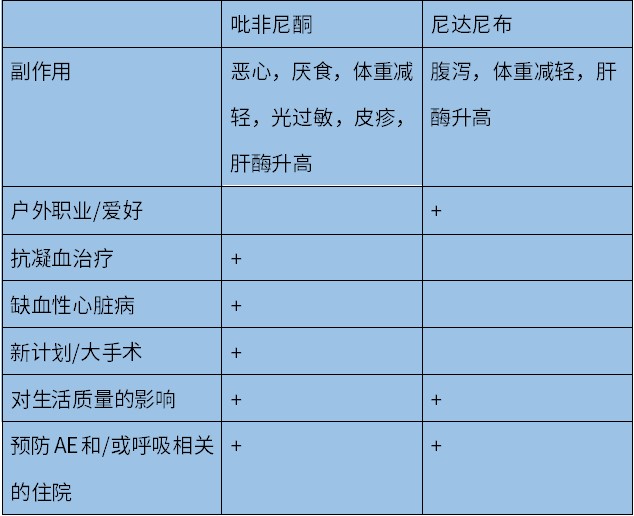
+:可能是首选的药物
第4节:肺康复、供氧和支持治疗
PPF患者应在何时转诊至肺康复?
1.PPF伴运动不耐受的患者应尽快开始肺康复治疗。
2.肺康复的主要目的是改善生活质量(Quality of life,QoL)和保障日常生活活动。
PPF患者应在何时开始进行长期氧疗(long-term oxygen therapy,LTOT)或家庭无创通气(non-invasive ventilation ,NIV)?
1.PPF患者在很大程度上可以遵循为
2.运动去饱和患者应接受动态氧疗,目的是增加运动能力、运动耐量和改善QoL。
3.不符合LTOT要求的临界低氧血症患者仍可能因呼吸急促减轻而从 LTOT中获益(仅在排除其他缺氧原因后才应考虑LTOT)。
4.家庭NIV用于ILD(包括ILD急性加重)症状管理应在与患者和护理人员进行详细讨论后进行,并且只有在QoL出现改善时才能继续使用。
对于PPF患者,建议何时进行肺移植?
若无明显禁忌症,应尽早进行肺移植。
参考文献:
1.舒适,代华平.进展性纤维化间质性肺疾病的诊治进展[J].临床内科杂志,2022,39(10):659-662.
2.Rajan SK,et al. Progressive pulmonary fibrosis: an expert group consensus statement. Eur Respir J. 2022 Dec14:2103187.
- 上一篇

一文梳理:机化性肺炎的诊断流程︱临床必备
医脉通编译整理,未经授权请勿转载。导语机化性肺炎(organizing pneumonia,OP)是以肺泡、肺泡管、呼吸性细支气管及终末细支气管内有息肉状肉芽结缔组织填充闭塞的非特异性炎症。包括隐源性机化性肺炎(cryptogenic organizing pneumonia,COP)和继发性机化性肺炎(secondary organizing pneumo
- 下一篇
前沿研究︱血氧饱和度可能对疑似肺炎患者早期停用抗生素具有提示作用
医脉通编译整理,未经授权请勿转载。近期,Clinical Infectious Diseases发表的一篇回顾性研究分析表明,血氧饱和度可能对疑似肺炎患者早期停用抗生素具有提示作用,以下为研究详情。研究背景和目的在美国,每年约有100万社区获得性肺炎(community acquired pneumonia,CAP)患者住院,且常进行抗生素治疗。肺炎的体征和

