新冠肺炎长期症状渐引关注,临床诊断与评估建议有哪些?
医脉通编译整理,未经授权请勿转载。
当前,新冠病毒仍在持续变异,全球疫情仍处于流行态势,随着新冠感染人数持续增多,患者痊愈后的长期症状和隐患日渐引发关注。据报道,22%-40%的新冠患者愈后会经历一个或多个长期症状,被称为 “新冠
新冠肺炎长期症状的常见症状
通过系统性的综述与荟萃分析我们得知,新冠肺炎长期症状患者最常见的症状是疲劳(31%-58%)、
新冠肺炎长期症状是由新冠肺炎引起的各种持续性健康状况和症状的总称,导致这种疾病的病理生理机制在很大程度上仍是未知,但现有数据表明其与新冠肺炎的多系统并发症、免疫紊乱和新冠病毒的嗜神经性有关。
哪些人应该考虑评估是否患有新冠肺炎长期症状?
对于有症状的患者,在考虑新冠肺炎长期症状之前,首先建议收集具体的临床病史以排除患者是否患有其它严重疾病的情况,如之前可能被忽视的疾病(如恶性肿瘤)或新冠肺炎急性期的并发症(如血栓栓塞、心包炎、
一些研究结果证实,
新冠肺炎长期症状患者后续需要进行哪些评估诊断?
在排除其他疾病后,指南建议对疑似新冠肺炎长期症状的患者首先应确定其症状的严重程度及对其生活质量的影响,并考虑对于一些自限性或无法有效治疗的症状是否进一步评估。具体评估建议如下:
呼吸困难患者的评估
➢
在康复患者中,有很多PFT异常的相关报道,其中最常出现指标异常的是
一项中国前瞻性随访研究评估了COVID-19患者出院后的肺功能和临床症状,研究结果发现,在出院后3个月接受肺功能检查(PFT)的患者中,高达75%的患者显示肺功能受损,其中10%的患者出现TLC降低;21%的患者出现FVC降低;6%的患者FEV1/FVC比率<70%,54%的患者DLCO预测率<80%(表1)2。
表1 重症和非重症COVID-19患者出院后3个月时的肺功能
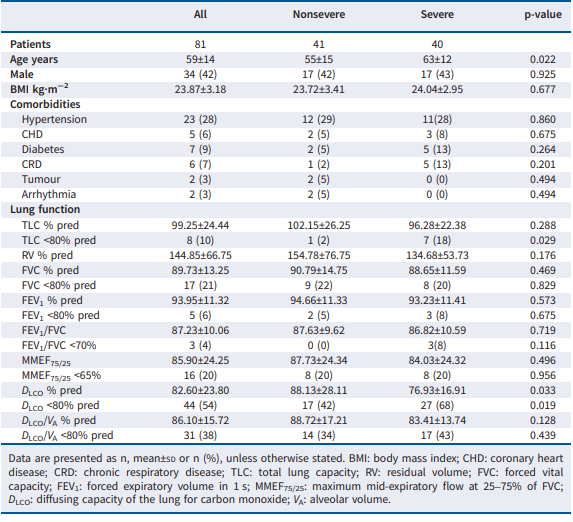
另外一项荟萃分析结果提示,出院后的COVID-19患者在平均约90天的随访时间内PFT异常的发生率为44.3%,尽管限制性或阻塞性肺功能障碍的发生率相对较低,但DLCO异常的比例整体相对较高(表2)3。
表2 COVID-19患者队列研究的系统回顾结果-肺功能试验
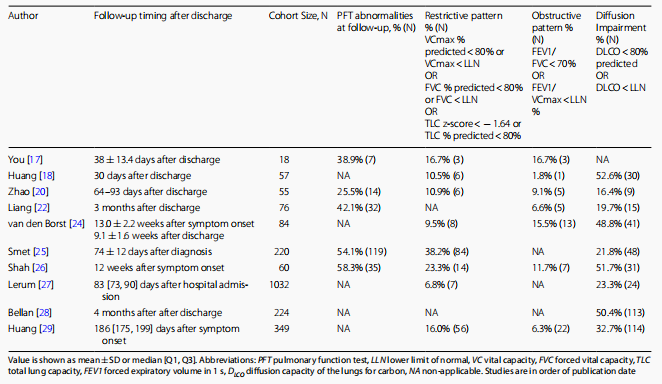
我国一项发表在《柳叶刀》杂志上的大型队列研究旨在研究出院 COVID-19 患者的长期健康预后,在出院后6个月时患者DLCO的总体异常率还是很高(重症患者DLCO异常为29%,危重患者DLCO异常为56%)4。因此,临床应关注这些患者未来进展为
指南推荐意见:
证据不足以提供支持或反对PFT的建议。考虑到PFT简单易行且无创,同时也考虑到未来可能会提出对PFT异常患者的获益治疗,专家组建议所有重型和危重型新冠肺炎患者在诊断3个月后考虑进行常规PFT。对于急性疾病后3个月主诉持续呼吸困难和已知既往肺部疾病的患者,考虑完成PFT检查。
➢胸部影像学检查
胸部X光
部分患者出现毛玻璃样异常,不同研究的比例相差较大。
指南推荐意见:
证据不足,无法提供支持或反对胸部X光的建议。急性期后3个月时对持续呼吸道症状的新冠肺炎长期症状患者,可考虑行胸部x光检查,以排除其他诊断并尽早诊断肺纤维化。
胸部CT/MRI
重症和危重症患者胸部CT常表现出异常,主要为磨玻璃混浊(GGOs)、实变和纤维化改变,急性期后3个月时大约60%-75%的患者被报告出现这些变化。
指南推荐意见:
证据不足以提供支持或反对胸部成像的建议。对于呼吸困难或PFT异常患者,无论症状如何,都应在急性期后3-6月时考虑进行
呼吸困难,心脏症状以及疲劳患者的评估
➢心脏影像学检查
例如
一项研究评估了轻-中度疾病后3个月时接受门诊
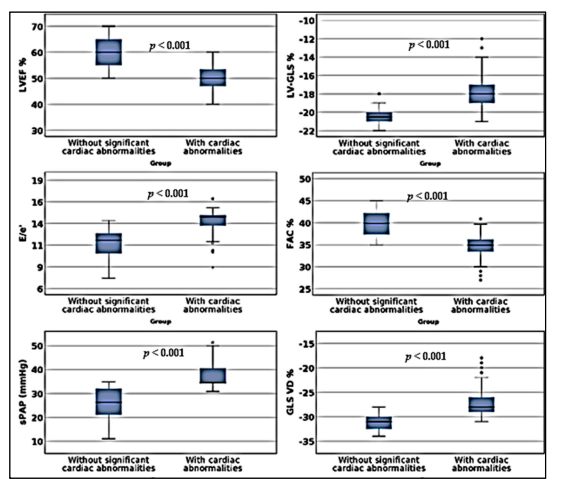
图2 研究组心脏异常的患病率
另外一项纳入了35项研究、评估了52609名COVID-19患者心脏后遗症的系统综述报告了患者的超声心动图结果,23-104天中55%发生舒张功能障碍,16%发生左心室EF降低,10%发生
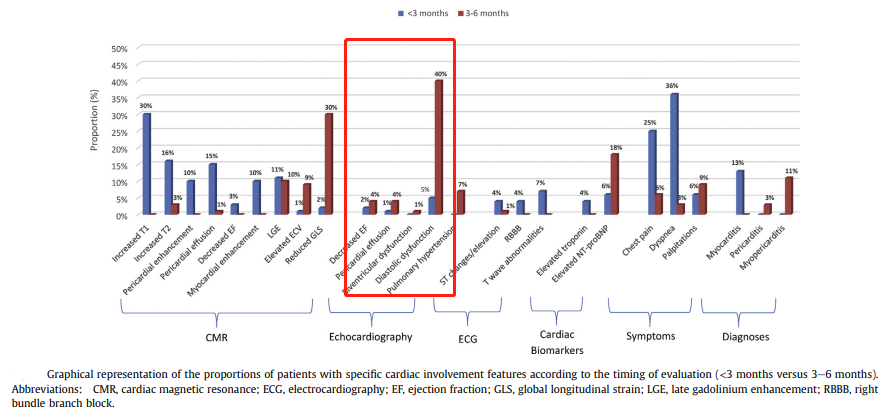
图3 COVID-19康复后短期和中期的心脏检查评估结果
一些康复患者1-4个月的心脏MRI研究显示,常见的异常发生率为19%-71%。但这些异常通常是与症状无关的,而且是暂时性的,在诊断后6个月消失。
系统性综述表明,心脏MRI检查参数异常(T1、T2、心包/心肌增强)是COVID-19 后短期心脏后遗症的主要表现之一,相比之下,超声心动图变化更有可能发生在康复后的3-6个月期间6。
指南推荐意见:
没有足够的证据支持或反对进行TTE、心脏MRI检查。但考虑到TTE为一种无创检查,对于存在提示心周围心肌损伤持续症状(如胸痛、
➢功能测试
例如6分钟步行试验(6MWT)、坐立试验 (SST)、简易机体功能评估法(SPPB)、心肺功能运动试验(CPET)。
这些功能测试旨在评估病后虚弱患者的身体运动功能。几项相关研究使用这些方法评估了出院的新冠肺炎或新冠肺炎长期症状患者,发现与急性期严重程度有相关性的中-重度运动功能受限。
此外,CPET或可揭示导致新冠肺炎长期症状患者主观自觉症状背后的发生机制,有望指导患者的康复。
指南推荐意见:
没有足够的证据支持或反对进行6MWT 、SPPB、CPET。可考虑在介入/康复计划开始时进行,以评估干预措施的进展。
神经认知障碍患者的评估
➢脑部影像学检查
小规模研究表明,感染新冠肺炎后患者的脑部特定低代谢区域(与嗅觉减退/嗅觉丧失、记忆/认知障碍、疼痛和失眠症状相关)与未感染组相比有显著差异。
指南推荐意见:
有限的证据不支持将脑部影像学检查用于新冠肺炎长期症状的评估,除非排除其他原因或用于研究
➢心理/精神评估
16%-47%的新冠肺炎住院患者在出院后2至3个月内出现焦虑、抑郁和
指南推荐意见:
关于心理/精神学评估的建议超出了指南的范围。然而,不论严重程度如何,临床医生都应意识到新冠肺炎患者心理后遗症的高发,并在相关情况下将患者转诊进行评估和治疗。
参考文献:
1.Yelin D, Moschopoulos CD et al. ESCMID rapid guidelines for assessment and management of long COVID. Clin Microbiol Infect. 2022 Feb 16:S1198-743X(22)00092-1. doi: 10.1016/j.cmi.2022.02.018.
2.Qin W, Chen S, Zhang Y, Dong F, Zhang Z, Hu B, et al. Diffusion capacity abnormalities for carbon monoxide in patients with COVID-19 at 3-month follow-up. Eur Respir J 2021;58:2003677.
3. So M, Kabata H, Fukunaga K, Takagi H, Kuno T. Radiological and functional lung sequelae of COVID-19: a systematic review and meta-analysis. BMC Pulm Med 2021;21:97.
4.Huang C, Huang L, Wang Y, Li X, Ren L, Gu X, et al. 6-month consequences of COVID-19 in patients discharged from hospital: a cohort study. Lancet 2021;397:220e32.
5.Tudoran C, Tudoran M, Pop GN, Giurgi-Oncu C, Cut TG, Lazureanu VE, et al.Associations between the severity of the post-acute COVID-19 syndrome and echocardiographic abnormalities in previously healthy outpatients following infection with SARS-CoV-2. Biology (Basel) 2021;10.
6.Ramadan MS, Bertolino L, Zampino R. Durante-mangoni E, monaldi hospital cardiovascular infection study group. Cardiac sequelae after coronavirus disease 2019 recovery: a systematic review. Clin Microbiol Infect 2021;27:1250e61.
- 上一篇
流感和COVID-19有哪些区别,你都了解吗?︱快速测验
医脉通编译整理,未经授权请勿转载。流感与新冠肺炎(coronavirus disease ,COVID-19)在临床表现和风险因素方面有哪些差异?疫情期间应对流感有哪些临床要素要考虑呢?一起来测试学习吧!1.关于 COVID-19 和流感,下列选项哪个更准确?A.鉴别季节性流感和新型冠状病毒(SARS-CoV-2)需要单独检测B.COVID-19和流行性感冒
- 下一篇

中国研究助力重症新冠肺炎治疗,获世卫组织国际临床试验注册许可,值得关注
近日,新型冠状病毒肺炎(Novel coronavirus pneumonia,NCP)疫情各地爆发,加上冬季流感,国内再次面临新一轮严峻的疫情防控和救治的压力。中国疾病预防控制中心报告称,大多数新冠肺炎确诊病例多数为轻度或中度,13.8%为重型,仅4.7%为危重型。轻症患者仅予以支持治疗预后良好,重症患者可迅速进展至急性呼吸窘迫综合征、急性心力衰竭、脓毒症

