早期胃癌筛查标准流程(全新图文版)

NO.1 胃癌的发病现状
我国的胃癌发病率和死亡率在恶性肿瘤中均居第2位,发病率约为31.28/10万,其中男性发病率是女性的2倍。
(即每10万人中有近31位胃癌患者)

每年新发病例约67.9万,死亡病例约49.8万。
NO.2 诊治现状
我国发现的胃癌约90%属于进展期,而胃癌的预后与诊治时机密切相关,进展期胃癌即使接受了外科手术,5年生存率仍低于30%,而早期胃癌治疗后5年生存率可超过90%,甚至达到治愈效果。但我国早期胃癌的诊治率低于10%,远低于日本(70%)和韩国(50%)。
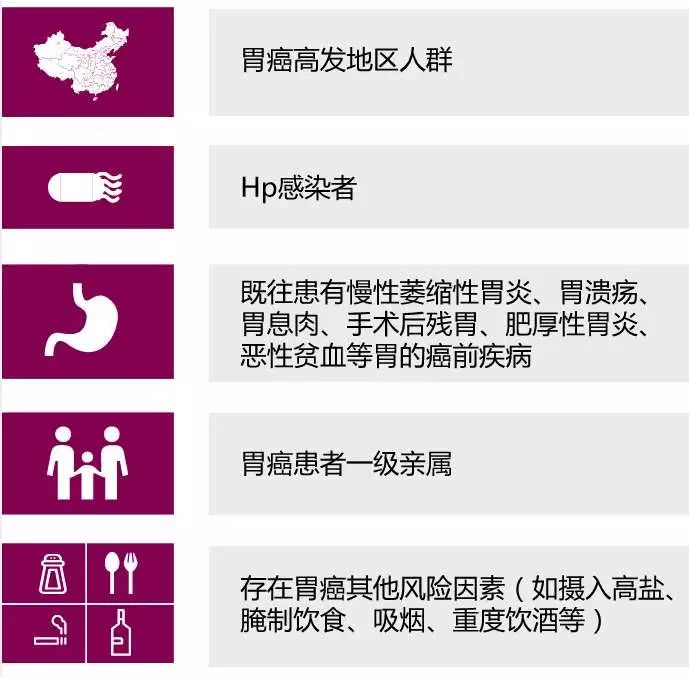
NO.3 筛查对象
我国胃癌筛查目标人群的定义为年龄≥40岁,且符合下列任意一条者,建议其作为胃癌筛查对象人群:
NO.4 筛查方法
血清学筛查
血清胃蛋白酶原( pepsinogen,PG)检测:PG是反映胃体胃窦黏膜外分泌功能的良好指标,可称之为“血清学活检”。PGⅠ浓度和( 或)PGⅠ/ PGⅡ比值(PGR)下降提示萎缩性胃炎,通常将“PGⅠ浓度≤70 μg/ L 且PGⅠ/ PGⅡ≤3. 0 ”作为针对无症状健康人群的胃癌筛查界限值。
胃泌素-17(gastrin-17,G-17)检测:G-17是反映胃窦内分泌功能的敏感指标之一,可以提示胃窦黏膜萎缩状况或是否存在异常增殖。G-17 下降提示胃窦部黏膜萎缩 。G-17水平升高,提示存在胃癌发生风险。
HP感染检测:
-
血清HP抗体检测:反映了一段时间内的HP感染情况,HP抗体阳性提示现有HP感染或既往感染。
-
尿素呼气试验(UBT):UBT包括13C-UBT和14C-UBT,是临床最常应用的非侵入性试验。对于部分HP抗体阳性者又不能确定是否有HP现症感染时,UBT是有效的补充检测方法,适用于有条件的地区开展。
血清肿瘤标志物检测:目前常用肿瘤标志物对于早期胃癌的筛査价值有限,因此不建议作为胃癌筛查的方法。
血清学检测HP可与PG、G-17检测同时进行,广泛运用于早癌和癌前病变的筛查。既往将血清PG与HP 抗体联合法(即“ABC法”)用于评估胃癌发生风险,可筛查出胃癌高风险人群。
血清PG与HP抗体联合法
“PGⅠ≤70 μg/L 且PGⅠ/ PGⅡ (PGR) ≤3”界定为PG 阳性 (PG+),“血清HP抗体滴度≥30 U/mL”界定为HP阳性(HP+)。
 内镜筛查
内镜筛查
电子胃镜筛查:
胃镜及其活检是目前诊断胃癌的金标准。但因“痛苦、昂贵、需要一定的技术设备“,不能进行大规模胃癌筛查。
普通内镜适用于发现进展期胃癌,对早期胃癌的检出率较低,早期胃癌的发现更依赖于检查者的内镜操作经验、电子或化学染色和放大内镜设备。因此,首先采用非侵入性诊断方法筛选出胃癌高风险人群,继而进行有目的的内镜下精查是更为可行的筛查策略。上消化道钡餐筛查因其阳性率低,且X射线具有放射性而不推荐用于胃癌筛查。
磁控胶囊胃镜筛查:
磁控胶囊胃镜(MCE),全程无痛苦、便捷、诊断准确度高。
MCE对于胃癌风险人群是一种可供选择的筛查方式,有助于发现胃癌前病变或状态,可用于自然人群的胃癌大规模筛查。
高清内镜精查:
以普通白光内镜检查为基础,全面清晰地观察整个胃黏膜,熟悉早期胃癌的黏膜特征,发现局部黏膜颜色、表面结构改变等可疑病灶,灵活运用色素内镜、电子染色内镜、放大内镜、共聚焦激光显微内镜等特殊内镜检查技术,以强化早期胃癌的内镜下表现,提高早期胃癌的检出率。
NO.5 内镜检查前准备
1)检查前患者应禁食≥6 h,禁水>2 h,有梗阻或不全梗阻症状的患者应延长禁食、禁水时间,必要时应洗胃。
2)做好患教,消除恐惧感,嘱其平静呼吸、不要吞咽口水,避免不必要的恶心反应。
3)检查前10 min 给予患者口服祛黏液和祛泡剂。
4)检查前5 min 给予1% 盐酸达克罗宁胶浆或1%利多卡因胶浆5~10 mL 含服,或咽部喷雾麻醉。
5)有条件的可使用静脉镇静或麻醉,提高受检者对内镜检查的接受度。
NO.6 新型评分系统
该系统包含5个变量,总分0~23分,根据分值可将胃癌筛查目标人群分为3个等级:
Ⅰ. 胃癌高风险人群(17~23 分),胃癌发生风险极高
Ⅱ. 胃癌中风险人群(12~16分),有一定胃癌发生风险
Ⅲ. 胃癌低风险人群(0~11 分),胃癌发生风险一般
新型胃癌筛查评分系统
注:HP 代表幽门螺杆菌;PGR:血清胃蛋白酶原 (PG)Ⅰ与PGⅡ比值;G-17:胃泌素⁃17
NO.7 推荐流程
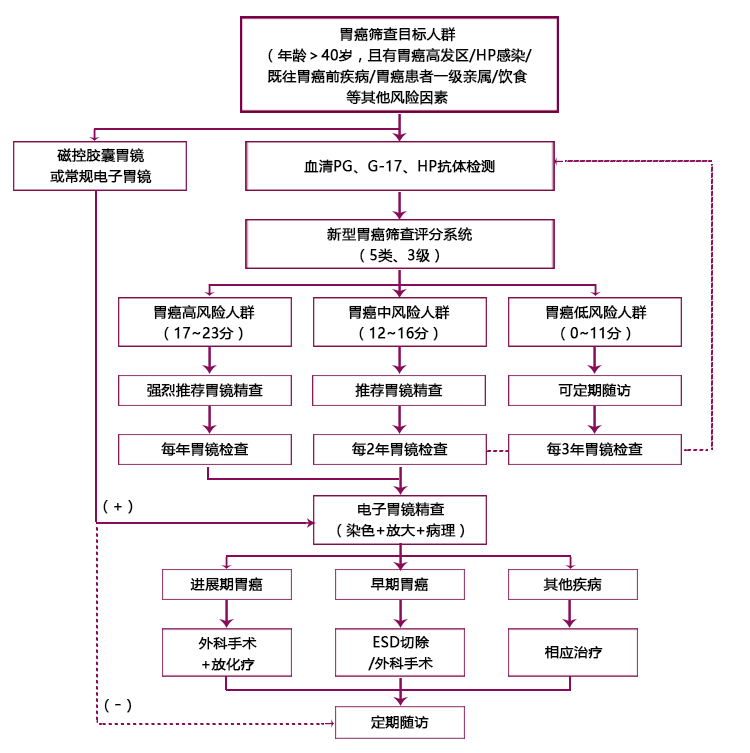 注:HP为幽门螺杆菌;PG为胃蛋白酶原;G-17为血清胃泌素-17; ESD为内镜黏膜下剥离术
注:HP为幽门螺杆菌;PG为胃蛋白酶原;G-17为血清胃泌素-17; ESD为内镜黏膜下剥离术
- 上一篇
有效预防胃癌的5个生活小习惯
我国是胃癌高发的国家,胃癌患者原来多为中老年人。但近几年的调查结果显示,青年人群中胃癌的发病率呈上升趋势。 由于青年人所患胃癌的临床症状欠典型,特别是青年人对胃癌认识不足,早期就诊率不高,从而造成较多的误诊和漏诊。 此外,广东省近来气候多变,忽冷忽热,消化道出血的患者也因此有所增加。 每到季节变化的时候,如秋到冬,冬到春,在应急情况下,胃粘膜易损伤,从而引起
- 下一篇

速查 | 胃癌CT的分期
胃癌的螺旋CT分期是胃癌术前分期诊断的主要技术,于手术前对胃癌病变的侵犯范围、大小及程度进行较准确的估计,避免盲目手术,提高手术切除率,对胃癌治疗方案的制订有着十分重要的指导意义。 病变部位:30% 位于胃窦,30% 位于胃体,30% 位于胃底、贲门,10% 为弥漫浸润性。 2010年AJCC胃癌TNM分期(第7版) T1 肿瘤侵及黏膜固有层或黏膜下层

